- crohnclub.sk - o ochorení ulcerózna kolitída
- crohnika.sk - portál s informáciami
- internimedicina.cz - informácie o ulceróznej kolitíde v pdf
- mayoclinic.org - Ulcerative colitis
- nhs.uk - Ulcerative colitis
- crohnscolitisfoundation.org - What is Ulcerative Colitis?
- crohnsandcolitis.org.uk - Ulcerative Colitis
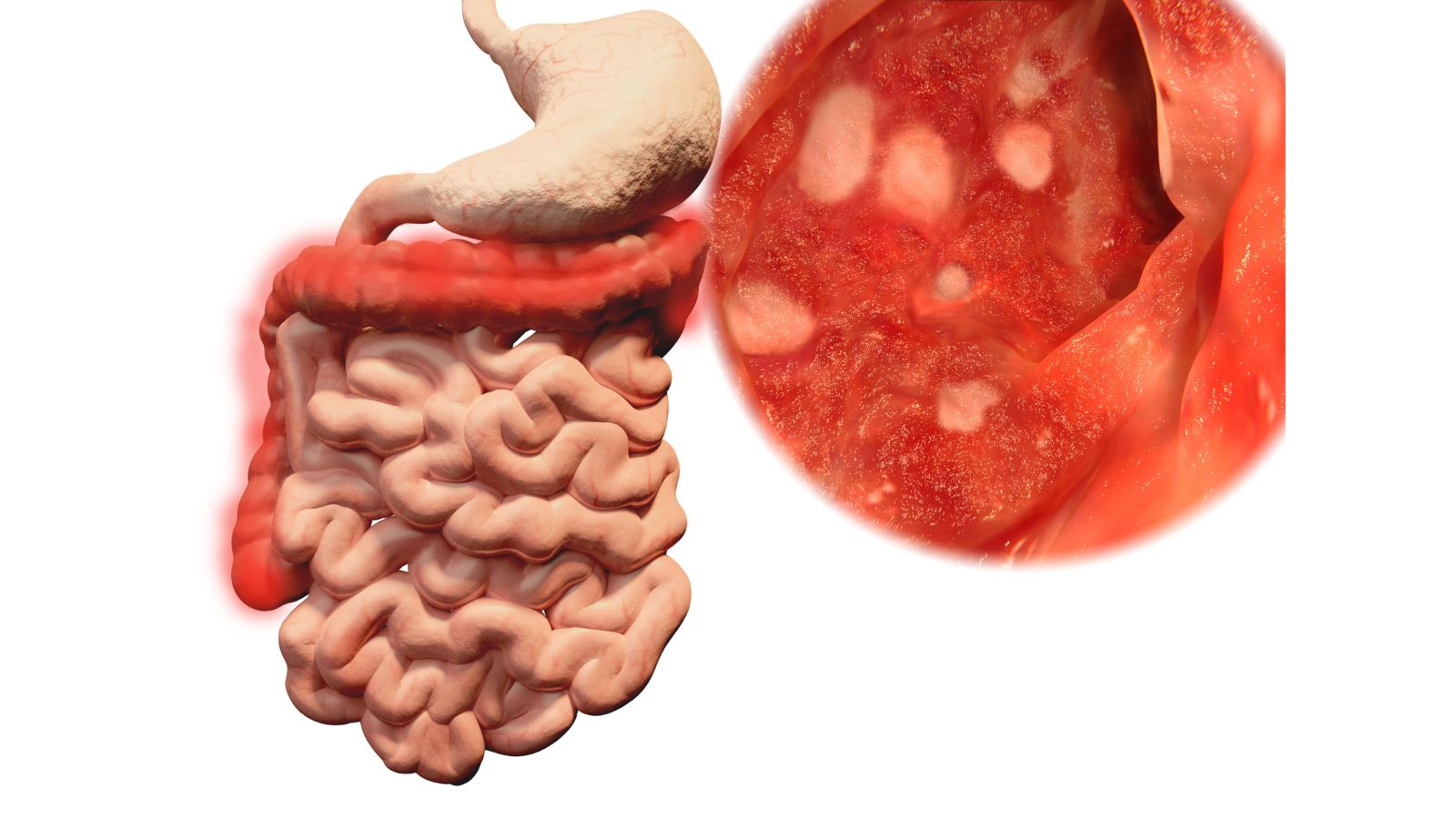
Ulcerózna kolitída: príznaky, diagnostika a liečba. Prečo vzniká?
Zdroj foto: Canva
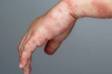
Hlavné príznaky
- Afty
- Malátnosť
- Bledosť
- Bolesť brucha po jedle
- Bolesť brucha
- Bolesť kĺbov
- Bolesť konečníka
- Bolesť pri stolici
- Bolesť v podbrušku
- Chudokrvnosť - anémia
- Horúčka
- Zvýšená telesná teplota
- Kŕče v bruchu
- Nevoľnosť
- Hnačka
- Kožná vyrážka
- Krvácanie - hemoragia
- Nechutenstvo do jedla
- Nutkavá opakovaná ranná stolica
- Podvýživa
- Stolica s prímesou krvi - krv v stolici
- Stolica s prímesou slizníc
- Strata telesnej hmotnosti
- Suchá koža
- Únava
- Vracanie po jedle a nevoľnosť
- Zvracanie
Zobraziť viac príznakov ᐯ
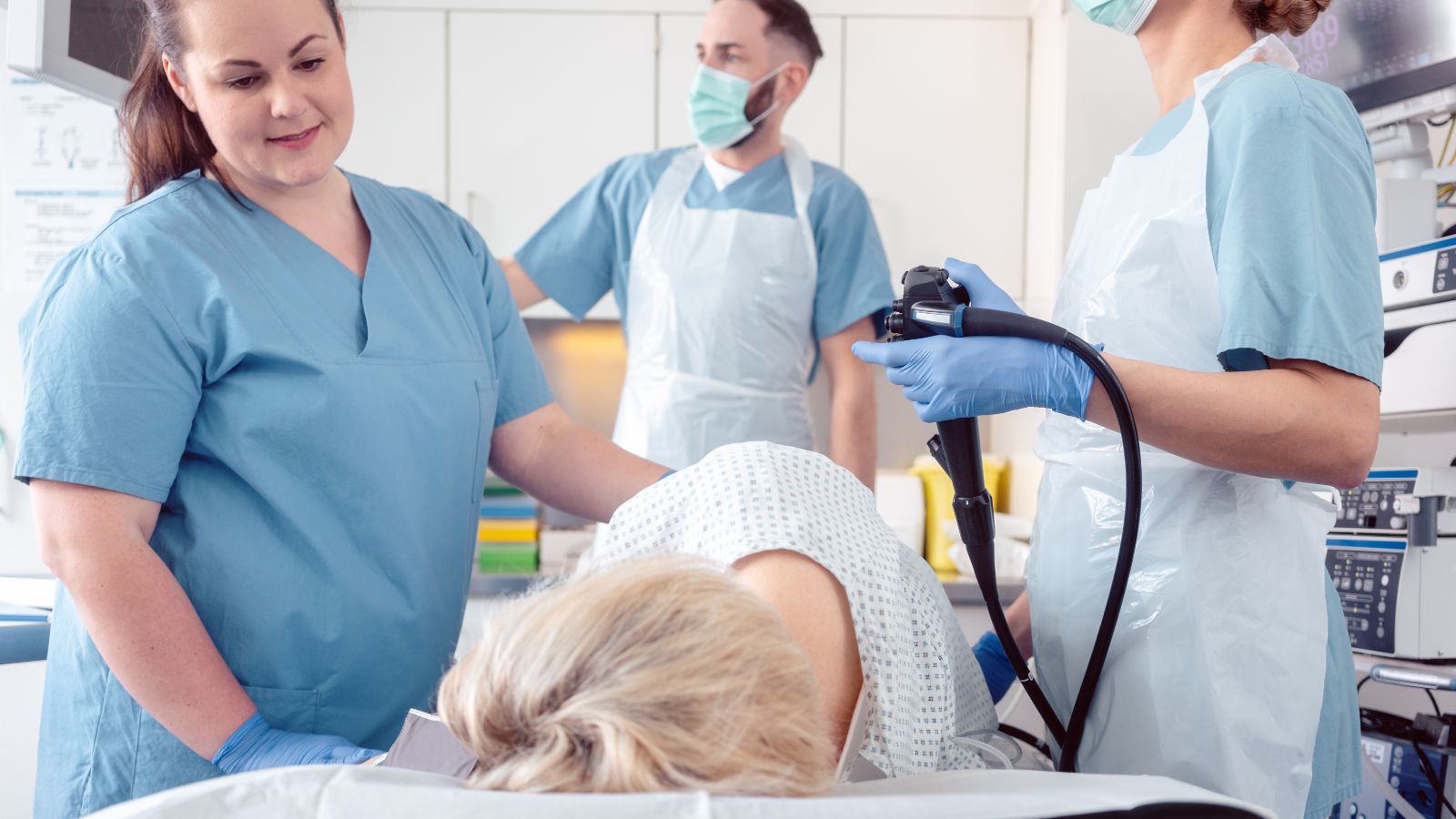
Liečba ulceróznej kolitídy: Lieky až chirurgia? A čo viac pomôže?
Zobraziť viacUlceróznu kolitídu lieči
Ulceróznu kolitídu vyšetruje
Ďalšie názvy
Colitis ulcerosa, zápal hrubého čreva, nešpecifický chronický zápal hrubého čreva, idiopatická proktokolitída, proctocolitis idiopathica
Zoznam lekárov liečiacich chorobu
Tu uvedené informácie ohľadom formy, spôsobu a konkrétnej liečby sú len informatívneho charakteru, pričom záleží od každého prípadu a od každého lekára individuálne, akým spôsobom bude liečba realizovaná. Niektoré spôsoby terapie sa vykonávajú ambulantne, ale nielen výlučne ambulantne, ale aj iným spôsobom. V tom prípade ambulancie nemusia byť poskytovateľom konečnej liečby. O forme liečby sa poraďte vždy s odborným lekárom.
-
Bratislava
- .
- lekári NCH kliniky
- . . .
- Ambulancia praktického lekára pre dospelých
- Chirurgia - Traumatológia
- Chirurgická ambulancia II.Chirurgickej kliniky LFUK
- Doc. MUDr. Augustín ProchotskýCSc.
- Doc. MUDr. František Žernovický
- Doc. MUDr. Jozef Fedeleš, CSc.
- Doc. MUDr. Juraj Olejník, PhD.
- Doc. MUDr. Juraj Olejník, PhD.
- Doc. MUDr. Ľubomír Michalko, Csc.
- doc. MUDr. Ľudovit Lukáč, PhD.
- Doc. MUDr. Ľudovít Lukáč, PhD.
- Doc. MUDr. Radomír Kokavec, PhD.
- Doc.MUDr. Branislav DelejPhD.,MPH
- Doc.MUDr. František Žernovický, CSc.
- Doc.MUDr. Štefan Zboja, CSc.
- Gastroenterologická ambulancia
- h. Prof. Doc. MUDr. Marian Bátovský, CSc.
- MUDr. Ĺubica Baginová
- MUDr. Blanka Otrusiníková
- MUDr. Elena Košnárová
- MUDr. Eva Tkáčová
- MUDr. Huorka
- MUDr. Lopatková
- MUDr. Ľubica Šimková
- MUDr. Magdaléna Majerčíková
- MUDr. Marek
- MUDr. Marián Oltman, PhD.
- MUDr. Miriam Novacseková
- MUDr. Ondriášová
- MUDr. Rácz
- MUDr. Šebo
- MUDr. Sokol
- MUDr. Vlková
- MUDr. Adrián Krátky, PhD.
- MUDr. Alena Horsáková
- MUDr. Alena Horváthová
- MUDr. Alexander Kmiecik
- MUDr. Alexandra Frolkovičová
- MUDr. Alexandra Zaviačičová
- MUDr. Alica Lopatníková
- MUDr. Allen Dimov
- MUDr. Alžbeta Bačiková, PhD.
- MUDr. Alžbeta Olexová
- MUDr. Alžbeta Tomašovitzová
- MUDr. Andrea Elanová
- MUDr. Andrea Jurišová
- MUDr. Andrea Kokavcová
- MUDr. Andrea Kosecová
- MUDr. Andrea Lukšicová
- MUDr. Andrea Štipkalová
- MUDr. Andrea Vargová
- MUDr. Andrej Pločica
- MUDr. Anna Šurkalová
- MUDr. Antónia Janotová
- MUDr. Augustín Španitz, CSc.
- MUDr. Beáta Kopáčiková
- MUDr. Beáta Rojková
- MUDr. Blanka Donovalová
- MUDr. Blanka Donovalova
- MUDr. Boris Hrbatý
- MUDr. Boris Hrbatý, PhD.
- MUDr. Božena Blümelová
- MUDr. Branislav Lorenc
- MUDr. Ctibor Caban
- MUDr. Dagmar Komadelová
- MUDr. Dagmar Nemcsicsová
- MUDr. Dagmar Petrášová
- MUDr. Dagmar Tarinová
- MUDr. Dagmar Tarinová
- MUDr. Danica Hlavová
- MUDr. Danica Petrovajová
- MUDr. Daniel PinďákPhD.
- MUDr. Daniela Hatalová
- MUDr. Daniela Kovárová
- MUDr. Daniela Lagínová
- MUDr. Daniela Nováková
- MUDr. Danuša Zábojníková
- MUDr. Darina Kohnová
- MUDr. Darina Šteffeková
- MUDr. Dušan Guba, PhD.
- MUDr. Dušan Cintula
- MUDr. Edita Baumgartnerová
- MUDr. Edita Miškolciová
- MUDr. Elena Černáková
- MUDr. Elena Kondášová
- MUDr. Elena Okoličányová
- MUDr. Elena Šušková
- MUDr. Elena Szigetiova
- MUDr. Eleonóra Bellová
- MUDr. Emil Páleš
- MUDr. Emil Páleš
- MUDr. Estera Kubicová
- MUDr. Etela Janeková
- MUDr. Etela Šlehovská
- MUDr. Eva Fundárková
- MUDr. Eva Gavorníková
- MUDr. Eva Pichňová Tomášová
- MUDr. Eva Pichňová Tomášová
- MUDr. František Šikula
- MUDr. František Špaček
- MUDr. Gabriel Hrutkai
- MUDr. Gabriela Horáčková
- MUDr. Georgína Terštianska
- MUDr. Gustáv Ušiak
- MUDr. Habib Narwan, PhD.
- MUDr. Helena Ivančová
- MUDr. Helena Kompasová
- MUDr. Helena Maníková
- MUDr. Helena Okoličányová
- MUDr. Igor Ďuranna
- MUDr. Igor Horvatovič
- MUDr. Igor Kollár
- MUDr. Igor Marček
- MUDr. Igor Molčák
- MUDr. Igor Páv
- MUDr. Igor Páv
- MUDr. Ingrid Malgotová
- MUDr. Ivan Halmo
- MUDr. Ivana Zvancigerová
- MUDr. Iveta Fulová
- MUDr. Iveta Plšeková
- MUDr. Iveta Vaverková, MPH
- MUDr. Ivona Tisoňová
- MUDr. Ján Krekáň,CSc.
- MUDr. Ján Kubíček
- MUDr. Ján Kupecký
- MUDr. Ján Kupecký
- MUDr. Ján Nemessányi
- MUDr. Ján Šimaljak
- MUDr. Ján Štefaňák
- MUDr. Jana Bíziková
- MUDr. Jana Dekyská
- MUDr. Jana Gyepesová
- MUDr. Jana Gyepesová
- MUDr. Jana Husárová
- MUDr. Jana Kapustová
- MUDr. Jana Košťálová-Kubicová, odborný garant
- MUDr. Jana Omelková
- MUDr. Jana Pikulová
- MUDr. Jana Radošinská
- MUDr. Jana Zimanová PhD
- MUDr. Jana Zimanová, PhD.
- MUDr. Janka Martišíková
- MUDr. Janka Michalková
- MUDr. Jarmila Ceconíková
- MUDr. Jarolím Šutka
- MUDr. Jaroslav Bibza, PhD.
- MUDr. Jaroslav Sekáč PhD.
- MUDr. Jaroslava Sládeková
- MUDr. Jozef Babala
- MUDr. Jozef Bartek
- MUDr. Jozef Dinka
- MUDr. Jozef Fábry
- MUDr. Jozef Hedera
- MUDr. Juraj Galovič
- MUDr. Juraj Paliatka
- MUDr. Katarína Barusová
- MUDr. Katarína Palugyayová
- MUDr. Katarína Romančíková
- MUDr. Katarína Sollárová
- MUDr. Katarína Tesárová
- MUDr. Katarína Tóthová
- MUDr. Lenka Bachratá
- MUDr. Lenka Haferová
- MUDr. Liana Dodoková
- MUDr. Libuša Bačová
- MUDr. Liliana Podhorská MPH
- MUDr. Liliana Podhradská
- MUDr. Ľubica Šimková
- MUDr. Ľubica Weinczillerová
- MUDr. Lucia Mariničová
- MUDr. Lucia Mihaleová
- MUDr. Lucius Vika
- MUDr. Magda Nagyová
- MUDr. Marcela Rosenbergová
- MUDr. Marek Šipka
- MUDr. Margita Belicová
- MUDr. Margita Kafková
- MUDr. Mária Feitscherová
- MUDr. Mária Hoffmeisterová
- MUDr. Mária Karovičová
- MUDr. Mária Karovičová
- MUDr. Mária Karovičová
- MUDr. Mária Krajčíková, PhD.
- MUDr. Mária Vilčeková
- MUDr. Marian Galis
- MUDr. Marián Kostelný
- MUDr. Mariana Galatová
- MUDr. Marta Bíla
- MUDr. Marta Koklesová
- MUDr. Marta Makovníková
- MUDr. Marta Nogová
- MUDr. Marta Šidlíková
- MUDr. Martin Dziuban
- MUDr. Martin Šimkanin
- MUDr. Mgr. Erika Kožáková, MPH
- MUDr. Michaela Fajtová, MPH
- MUDr. Michaela Frajbergová
- MUDr. Michal Kovár
- MUDr. Michal Križan, PhD.
- MUDr. Michal Šarafín
- MUDr. Milan Labuda
- MUDr. Milan Vojtko
- MUDr. Miloš Križko
- MUDr. Miloš Križko
- MUDr. Miloš Malejčík
- MUDr. Miriam Šišuláková
- MUDr. Miron Petrašovič,CSc.
- MUDr. Miroslava Lopatková
- MUDr. Monika Pristašová
- MUDr. Norbert Rácz
- MUDr. Norbert Rácz
- MUDr. Oľga Lošonská
- MUDr. Oľga Preťová
- MUDr. Oliva Rychnavská
- MUDr. Oliver Dibák
- MUDr. Otília Valachová
- MUDr. Patrícia Eftimová, MPH
- MUDr. Pavel Ištok
- MUDr. Pavel Novák
- MUDr. Pavol Búzek
- MUDr. Pavol Dubček
- MUDr. Pavol Štefanovič
- MUDr. Peter Marko
- MUDr. Peter Belan, CSc.
- MUDr. Peter Kliment, CSc.
- MUDr. Peter LIPTÁK
- MUDr. Peter Makovník
- MUDr. Peter Meleg
- MUDr. Peter Paulen
- MUDr. Peter Sedlák
- MUDr. Peter Steller
- MUDr. Petra ITZE
- MUDr. Petra Olejčeková
- MUDr. Petra Stanková MUDr. Anna Danková MUDr. Ivana Adamcová
- MUDr. Radoslav Zamborský PhD., MPH.
- MUDr. Regan Belovič
- MUDr. Renáta Gorthová
- MUDr. Renáta Kučerová
- MUDr. Roman OkoličányCSc.
- MUDr. Romana Compagnon
- MUDr. Rudolf Hrčka, CSc.
- MUDr. Rudolf Hrčka, CSc.
- MUDr. Rudolf HrčkaCSc.
- MUDr. Rudolf HrčkaCSc.
- MUDr. Rudolf Mayer
- MUDr. Rudolf Sokol, MPH
- MUDr. Sabína Stankovičová
- MUDr. Silvia Sýkorová
- MUDr. Šimonka Gaburová
- MUDr. Soňa Ostrovská
- MUDr. Stanislav Čakloš
- MUDr. Štefan Durdík, PhD.
- MUDr. Štefan Gortha, PhD.
- MUDr. Štefan Krivosudský
- MUDr. Tatiana Štefaňáková
- MUDr. Tibor Baranec
- MUDr. Tibor Molčan
- MUDr. Viera Mániková
- MUDr. Viera Šámalová
- MUDr. Viera Sámelová
- MUDr. Viera Vavrová
- MUDr. Viktor Kubalec
- MUDr. Viktor Sidorják
- MUDr. Viliam SlezákCSc.
- MUDr. Vladimír Časnocha
- MUDr. Vladimír Fabo
- MUDr. Vladimír Lupták
- MUDr. Vladimír Michalka
- MUDr. Vladimír Randus
- MUDr. Vladimír Zachar, PhD.
- MUDr. Vlastibor Minarovjech
- MUDr. Zdeno Dressler
- MUDr. Zlatica Pohlyová
- MUDr. Zuzana Baloghová
- MUDr. Zuzana Čečetková
- MUDr. Zuzana Glatzová
- MUDr. Zuzana Hrabčáková
- MUDr. Zuzana Vallušová
- MUDr. Zuzana Vetráková
- MUDr. Zuzana Zervanová
- Odborná ambulancia KDCH
- Prof. MUDr. Peter Šimko
- Prof. MUDr. Peter Šimko
- Prof. MUDr. Anton Vavrečka, CSc.
- Prof. MUDr. Juraj Pechan, CSc.
- Prof. MUDr. Marián BátovskýCSc.prednosta kliniky,
- Prof. MUDr. Michal Brozman, DrSc., plastický chirurg
- Prof. MUDr. Peter Mlkvý, CSc.
- Prof. MUDr. Svetozár Haruštiak, CSc.
- Všeobecný lekár pre dospelých
-
Dunajská Lužná
- MUDr. Anna Martincová
- MUDr. Otto MasárPhD.
-
Chorvátsky Grob
- MUDr. Andrea Bartlová
-
Kráľová pri Senci
- MUDr. Alexander Szabó
- MUDr. Anežka Kučerová
-
Malinovo
- MUDr. Katarína Krajčíková
-
Miloslavov
- MUDr Daniela Cymbalová
-
Most pri Bratislave
- MUDr. Katarína Krajčíková
-
Nová Dedinka
- MUDr. Katarína Kissová
- MUDr. Katarína Kissová
-
Veľký Biel
- MUDr. Jana Bendová
Bratislavský krajᐯ-
Horný Bar
- MUDr. Vladimír Klement
-
Zlaté Klasy
- MUDr. Vladimír Kiss
-
Abrahám
- MUDr. František Kovalík
-
Čierna Voda
- MUDr. Andrea Bartlová
-
Pusté Úľany
- MUDr. František Kovalík
-
Borský Mikuláš
- MUDr. Marián Ožvoldík
- MUDr. Marián Ožvoldík
-
Šaštín
- MUDr. Silvia Ožvoldíková
Trnavský krajᐯ-
Bánovce nad Bebravou
- MUDr. Ivan Török
- MUDr. Maria Hoosová
- MUDr. Michal Jurák
-
Dubnica nad Váhom
- MUDr. Jozef Ďaďan
- MUDr. Vladimír Kopecký
-
Nová Dubnica
- MUDr. Jitka Balcárková
-
Beckov
- MUDr. Lenka Benáková
-
Nové Mesto nad Váhom
- MUDr. Katarína Tichá
- MUDr. Mariana Gregorovičová
- MUDr. Pavol Podmajerský
- MUDr. Roman Samek
-
Partizánske
- MUDr. Alžbeta Vaňková
-
Považská Bystrica
- MUDr. Helena Švecová
-
Handlová
- MUDr. Ján Špleha
- MUDr. Ladislav Miština
-
Nedožery - Brezany
- MUDr. Danica Čičmancová
-
Nitrianske Rudno
- MUDr. Jaroslav Kohút
-
Prievidza
- MUDr. Marcel Filo
- MUDr. Alena Škultétyová
- MUDr. Danica Bezáková
- MUDr. Hilda Cigaňáková
- MUDr. Ingrid Korňanová
- MUDr. Jaroslav Cigaňák, PhD.
- MUDr. Jaroslav Cigaňák, PhD.
- MUDr. Katarína Zajíčeková
- MUDr. Ladislav Babiak
- MUDr. Ladislav Hájek
- MUDr. Martin Nemček
- MUDr. Miriam Holendová
- MUDr. MIRIAM HOLENDOVÁ
- MUDr. Richard Macho
- MUDr. Soňa Žiaková
-
Púchov
- MUDr. Mário Jurovčík
-
Dolná Súča
- MUDr. Roman Podolák
-
Melčice
- MUDr. Adriana Orechovská
-
Motešice
- MUDr. Dušan Juríček
-
Nemšová
- MUDr. Peter Dráb
-
Trenčianska Teplá
- MUDr. Zuzana Šulíková
Trenčiansky krajᐯ-
Bátorove Kosihy
- MUDr. Monika Palušková, PhD., MBA
-
Dulovce
- MUDr. Mária Baková
-
Hurbanovo
- MUDr. Peter Križalkovič
-
Pavel
- MUDr. Pavel Polóny
-
Bátovce
- MUDr. Ľubica Boriková
-
Tekovské Lužany
- MUDr. Ján Štrbák
- MUDr. Marta Štrbáková
-
Želiezovce
- MUDr. Ján Tímár
- MUDr. Peter Špánitz
Nitriansky krajᐯ-
Bytča
- MUDr. Ľuboš Forner
-
Dolný Kubín
- MUDr. Eva Hrudová
- MUDr. Ján Socha
- MUDr. Jana Ďurmeková
-
Kysucké Nové Mesto
- MUDr. Jaroslava Šišková
-
Liptovský Mikuláš
- MUDr. Agáta Kmecová
-
Námestovo
- MUDr. Rastislav Zanovit
-
Budatín
- MUDr. Gabriela Dullová
-
Teplička nad Váhom
- MUDr. Renáta Janoušková
-
Žilina
- MUDr. Ali Mehri
- MUDr. Anna Sýkorová
- MUDr. Anton Kuric
- MUDr. Eva Bačinská
- MUDr. František Hrbáň
- MUDr. František Lipka
- MUDr. Ján Košturiak
- MUDr. Ján Remšík
- MUDr. Jana Haľková
- MUDr. Jana Konečná
- MUDr. Jana Marcová
- MUDr. Janka Hudáková
- MUDr. Jozef Hajdák
- MUDr. Jozef Vrúbeľ
- MUDr. Lívia Valachová
- MUDr. Mária Dúhová
- MUDr. Martin Pevný
- MUDr. Pavol Lukášek
- MUDr. Peter Haupt
- MUDr. Petr Novák
- MUDr. Richard Mácha
- MUDr. Slávka Trojáková
- MUDr. Štefan Zelník
- MUDr. Vladimír Haľko
- MUDr. Vladimír Haľko
Žilinský krajᐯ-
Banská Bystrica
- MUDr. Elena Draková
- MUDr. Jozef Ulianko
- MUDr. Andrea Michelčíková
- MUDr. Anna Mažáryová
- MUDr. Darina Kordíková
- MUDr. Diana Cipciarová
- MUDr. Dušan Červeň
- MUDr. Gabriela Kollárová
- MUDr. Gabriela Mláková
- MUDr. Helena Korcsogová
- MUDr. Igor Mikulec
- MUDr. Iveta Valachová
- MUDr. Ján Bukový
- MUDr. Ján Lehocký
- MUDr. Ján Novotný
- MUDr. Ján Šúr
- MUDr. Jana Kováčová
- MUDr. Jozef Květenský
- MUDr. Jozef Moška
- MUDr. Ladislav Šinkovič, PhD., MBA
- MUDr. Lívia Lapinová
- MUDr. Ľubica Tagajová
- MUDr. Ľubomír Marko
- MUDr. Ľubomír Marko
- MUDr. Ľubomír Marko, PhD.
- MUDr. Ľubomír Skladaný, PhD.
- MUDr. Ľubomír Skladaný, PhD.
- MUDr. Lucia Zacharová
- MUDr. Mária Tóthová
- MUDr. Mária Zvarová
- MUDr. Marta Legiňová
- MUDr. Milan Očenáš
- MUDr. Oľga Motošková
- MUDr. Viera Bezáková
- MUDr. Vladimír Pikula
- MUDr. Walid Al Ramadan
-
Banská Štiavnica
- MUDr. Renáta Koreňová
-
Podbrezová
- MUDr. Tomáš Psotka
-
Polomka
- MUDr. Vladimír Oceľ
-
Detva
- MUDr. Juraj Šaling
-
Jelšava
- MUDr. Cyril Ivančo
-
Hnúšťa
- MUDr. Mária Fazelová
-
Hodejov
- MUDr. Oliver Dudáš
-
Žarnovica
- MUDr. Peter Florovič
-
Hliník nad Hronom
- MUDr. Vladimír Kratochvíľa
-
Kremnica
- MUDr. Dana Blahyjová
Banskobystrický krajᐯ-
Zborov
- MUDr. Blanka Soroková
-
Humenné
- MUDr. Jozef Lojan
-
Kežmarok
- MUDr. Miloš Petráš
- MUDr. Pavol Štec
-
Spišská Belá
- MUDr. Jozef Dzurenda
-
Veľká Lomnica
- MUDr. Peter Marko MPH
-
Spišské Podhradie
- MUDr. Eva Janičková
- MUDr. Stanislav Križalkovič
-
Dolný Smokovec
- MUDr. Adam Hochel
-
Ondrej
- MUDr. Ladislav Michalides
-
Poprad
- MUDr. Anna Reichová
- MUDr. Anna Švirlochová
- MUDr. Blanka Šperková
- MUDr. Dana Kováčová
- MUDr. Denisa Janovská
- MUDr. Eduard Farkaš
- MUDr. Eva Potocká, CSc.
- MUDr. Gabriela Cpinová
- MUDr. Jaroslav Grochola
- MUDr. Kamil Potyčný
- MUDr. Mária Timková
- MUDr. Martin Rosocháč
- MUDr. Michaela Kadurová
- MUDr. Peter Lauko
- MUDr. Simona Gőczeová
- MUDr. Sylvia Dražilová
- MUDr. Zdenek Holešovský
-
Stropkov
- MUDr. Peter Polák
-
Giraltovce
- MUDr. Ján Fotta
- MUDr. Ján Vlček
- MUDr. Milan Maťaš
-
Svidník
- MUDr. Pavol Oláh
Prešovský krajᐯ-
Gelnica
- MUDr. Mária Macúchová
-
Košice
- Doc. MUDr. Štefan Guzanin, Csc.
- MUDr. Monika Bargerová
- MUDr. Stanislava Bachledová
- MUDr. Adriana Trejbalová
- MUDr. Alena Adamov
- MUDr. Alena Škvarlová
- MUDr. Amália Popovičová
- MUDr. Andrej Smola
- MUDr. Anna Szitasová
- MUDr. Beáta Bodnárová
- MUDr. Béreš Ján
- MUDr. Dana Kučinská
- MUDr. Darina Brašková
- MUDr. Diana Ganajová
- MUDr. Emeše Majorová
- MUDr. Emeše Majorová
- MUDr. Eva Mathernyová
- MUDr. Eva Spurná
- MUDr. Eva Urbanová
- MUDr. František Arendárčik
- MUDr. István Mitró
- MUDr. Iveta Štofaníková
- MUDr. Ján Rosa
- MUDr. Ján Švehlík
- MUDr. Jana Némethy, terapeut v oblasti naturálnej medicíny
- MUDr. Jana Rajničova
- MUDr. Jana Rexová
- MUDr. Jarmila Hudáková
- MUDr. Juraj Czikk
- MUDr. Juraj Czikk
- MUDr. Katarína Bačová
- MUDr. Katarína Parimuchová-Jankovičová
- MUDr. Katarína Straková
- MUDr. Kristína Raganová
- MUDr. Ľubica Kmecová
- MUDr. Ľudmila Kačicová
- MUDr. Ľudmila Staššová
- MUDr. Mária Hudáková
- MUDr. Mária Kapasná
- MUDr. Mária Lengyelová
- MUDr. Mária Šlepkovská
- MUDr. Mária Szabariová
- MUDr. Marianna Krupšová
- MUDr. Marianna Zábavníková, PhD.
- MUDr. Martin Pohorenec
- MUDr. Miiroslav Gluck
- MUDr. Mikuláš LojaMPH
- MUDr. Miloš Petráš
- MUDr. Monika Bargerová
- MUDr. Natália Klocáňová
- MUDr. Nina Leščišinová
- MUDr. Patrícia Šimralová
- MUDr. Pavol Drahovský
- MUDr. Pavol Kačmár
- MUDr. Pavol Perlík
- MUDr. Pavol Petróci
- MUDr. Peter Čontoš
- MUDr. Petronela Vaňová
- MUDr. Rastislav Burda
- MUDr. Renáta Talánová
- MUDr. René Luca
- MUDr. Štefan Tomajko
- MUDr. Stella Čajková
- MUDr. Stella Čajková
- MUDr. Stella Majlingová
- MUDr. Teodor Kluka, Ph.D.
- MUDr. Valéria Vancáková
- MUDr. Veronika Rajničová
- MUDr. Viliam Jurášek
- MUDr. Vladimír Medvecký
- MUDr. Vladimír Medvecký
- MUDr. Vladimír Medvecký
- MUDr. Vlasta Anďalová
- MUDr. Zlata Antalová
-
Ťahanovce
- MUDr. Miroslav Fedurco
-
Moldava nad Bodvou
- MUDr. Mária Alexovičová
-
Nižná Myšľa
- MUDr. Ľubuša Králová
-
Sady nad Torysou
- MUDr. Alena Adamov
-
Valaliky
- MUDr. Ján Janočko
-
Ždaňa
- MUDr. Ľubuša Králová
-
Cejkov
- MUDr. Viera Brnová
-
Čierna nad Tisou
- MUDr. Jozef Bajza
- MUDr. Yvetta Bányácskyová
-
Leles
- MUDr. Norbert Michalák
-
Novosad
- MUDr. Beáta Čvirková
-
Trebišov
- MUDr. Lívia Anďalová
- MUDr. Michal Giba
Košický krajᐯ